不安定狭心症と心筋梗塞発症をいかに防ぐか
我が国における男性の虚血性心疾患発症に対して200人程度で、うち死亡は50人程度である(女性は25%)。頻度は人口10万人
不安定狭心症,急性心筋梗塞の発症機序
1.スパスム
2.冠動脈内の不安定プラークの破綻とその後の血栓形成
a.プラーク破綻・血栓形成による閉塞が一時的または不完全であれば不安定狭心症
b.完全閉塞で虚血が長時間にわたれば心筋梗塞
危険な狭心症の鑑別;「疑わしきは即入院」が原則
まず、発症前の対策としては,狭心症から心筋梗塞に移行しやすい例を早めに見定めることが重要。病歴が不安定狭心症を満たす場合速やかに入院
不安定狭心症
1.安定した労作狭心症の増悪:発作の頻度、持続時間、強さの増大、ニトロの効果減弱
2.労作性狭心症の初発と再発
3.安静狭心症の初発。
以上の症候が3週間以内に始まり、受診より1週間以内に胸痛のあったもの
誤診を恥じる必要はない。むしろ,1 例でも重症の不安定狭心症を見落とすことのないよう,「疑わしきは重きにつけて即入院」を原則とすべきである。
急性心筋梗塞となってしまうと
急性心筋梗塞の死亡率は約30%と高く、発症直後の段階で治
療ができれば死亡を減らすことができる。しかし、多くの症例はCCUに入院していないのが現状である。1994年から救急救命士制度が発足し院外心停止例の救命率が多少は向上したが、社会復帰に至る症例はまだ少なく予後は不良である。
急性心筋梗塞発症直後の対策
心筋梗塞発症時の治療の目的は不整脈死を予防し、梗塞巣を最小限にとどめ、ポンプ失調の出現を防ぐことである。
1.急性心筋梗塞の死亡例の約半数は発症1〜2時間以内に集中
心呼吸停止時は、そばにいる人が心肺蘇生を行う。
2.死亡のほとんどが心室細動によるもの・・・CCUにて監視
CCUへの搬送時間を短縮することが重要。
CCUの普及により院内死亡率は10数%に減少
3.梗塞巣が左室心筋の40%を越えると心原性ショックに陥
り死亡率は80%・・・再還流療法にて梗塞巣を縮小化。
再還流療法により死亡率は7%に低下。
A)診断と初期治療方針決定
1.バイタルサインをとりながら、胸痛の性状、発症時間、持続時間、胸痛の経過(いつ疼痛が最強で、現在の胸痛の程度はどうか)などについてすばやく問診する。
2.心電図をとり、心筋梗塞の診断、梗塞部位、梗塞範囲、梗塞発症後の時間経過の推定、不整脈のチェックを行う。
再潅流療法の適応
1.発症後6時間以内のもの(4時間以内が望ましいが側副血行路の発達している症例では多少時間が経過していても、梗塞巣の拡大防止が期待できる)。
2.6時間以上経過していたり、発症時間がはっきりしない時でも胸痛が持続している場合や、Q波を伴わないST上昇部位が残っている場合。
3.心電図所見がはっきりしない場合でも、亜硝酸剤にて消失しない30分以上持続する心筋梗塞を示唆する胸痛を有する場合。
B)初期治療 専門施設に送る前に
1.心電図モニターによる不整脈の監視
致死的不整脈またはその前兆を早期に発見。
2.静脈留置針による確実な血管確保
急変時にそなえ、薬剤の投与ルートを確実に確保する。
3.酸素の吸入
低酸素血症は、不整脈を誘発したり心筋虚血を増悪させ、梗塞巣の拡大や病態の悪化につながるので、呼吸困難やチアノーゼの有無にかかわらず、十分な酸素を投与する。通常鼻腔カニューレで2〜3/分。
4.胸痛のコントロ−ル
過剰な体動や精神的興奮は不整脈を誘発したり、心負荷を増大させるので、発症早期には厳重な肉体的、精神的安静が必要である。
C)合併症の治療 専門施設に送る前に
1) 不整脈
1.心室細動(Vf):5〜20%に見られ、致死的不整脈で緊急治療を要する。約80%は発症後24時間以内にみられ、蘇生の成功率は高い
a)前胸部叩打:DCを準備する間に試みる。
b)直流除細動:200〜300Jで。1〜2度の通電で除細動できなければ、心肺蘇生術を施行しながら、再度除細動を試みる。
c)除細動に成功したら再発を予防するために、キシロカイン
50〜100mgを静注後、2mg/分で持続点滴する。
2.心室頻拍(VT):10〜40%に見られる。24時間以内に見られるものは、non sustained で予後も良好
a)血行動態が保たれているものではキシロカインが第一選択。
b)心拍数200以上や血行動態の悪化している場合には直流除細動を行う。100Jくらいからはじめる。
3. 心室性期外収縮(PVC):もっとも多くみられる不整脈で、ほぼ全例で出現する。致死性不整脈の前兆として重要。一般に1分間5個以上、多源性、連発、RonTなどが Warning arrhythmia(心室細動に移行し易い)とされているが、心筋梗塞では1個のPVCでも危険と考えて治療する。
4.房室ブロック
2)心不全 フォレスターの分類 CI(l/min/m2)
|
SUBSET1 肺うっ血(−) 末梢循環障害(−) 鎮静剤 |
SUBSET2 肺うっ血(+) 末梢循環障害(−) 利尿剤・血管拡張剤 |
|
2.1 SUBSET3 肺うっ血(−) 末梢循環障害(+) 補液・カテコールアミン |
SUBSET4 肺うっ血 (+) 末梢循環障害(+) カテコールアミン・血管拡張剤・IABP |
18 PCWP(mmHg)
3)心原性ショック
1.左室心筋の40%以上の障害でショックになるとされている。左冠動脈主幹部病変、重症三枝病変例に多い。適切な治療をしても死亡率は80%と高率である。
2.診断
a)収縮期血圧:85mmHg以下(平均血圧60mmHg以下)
b)乏尿:25〜30ml/hr以下
c)末梢循環不全:意識障害、冷汗、チアノ−ゼ、皮膚温低下
6)心破裂(中隔穿孔、乳頭筋断裂)
発症後24時間以内が多く、大部分は7日以内。
初回梗塞例、梗塞後高血圧が持続した例、高齢の女性、広範前
壁梗塞に多い。救命率は極めて低い。
D)再潅流療法
虚血心筋を salvage することにより、梗塞範囲の縮小・心破裂などの合併症の発生率を減少させることができる。
1.血栓溶解剤の全身投与(初診医療機関での導入?)
1.欧米では再還流療法の第1選択:心筋梗塞発生数の多さや地域が広く搬送に時間がかかること、PTCAを行う施設が限られているため。
利点:特殊な施設がなくてもすばやく行え、血流再開までの時間を短縮することができる。
問題点:1.再還流成功率が50%と低い。
2.治療後も虚血再発率が高い。
3.禁忌例が多い。
絶対的禁忌
1)脳出血の既往 1年以内の脳血管障害
2)脳腫瘍
3)活動性内出血
4)急性大動脈解離の疑い
4.再還流不整脈:再還流成功時に発生するVT、VF
2.direct PTCA
PTCAは1977年Gruentzigにより開発。1983年steerable guide wire systemの開発により大普及
我が国ではPTCA可能な施設が1000施設以上ある。成功率が90%以上で、緊急再還流療法の主流。再狭窄率40%とたかいが、ステント留置により再発率が20〜30%に改善。
症例
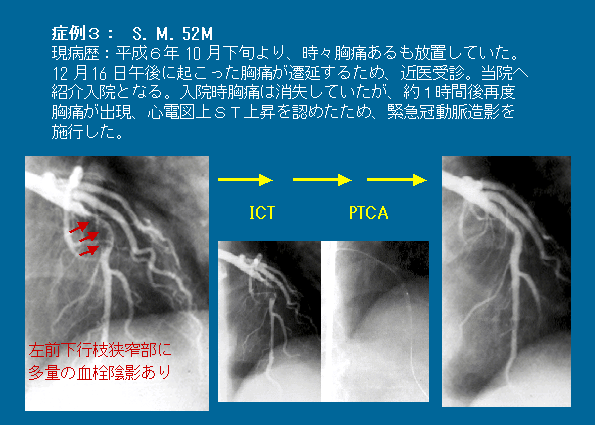
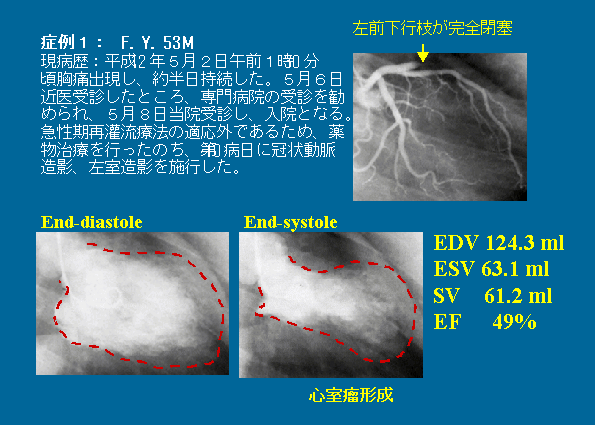
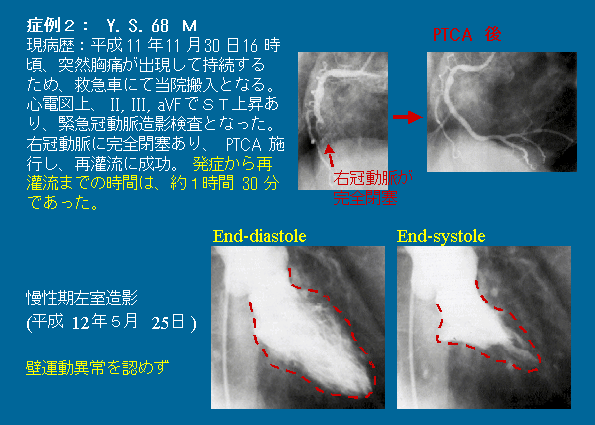
3.CABG
1967年Favoloroらにより、大伏在静脈グラフトを用い、はじめられた。1970年Greenらは内胸動脈グラフトを用いた。
多枝病変、左主幹部病変、複雑病変に対して5〜10年以上のQOLの回復が可能
最後に
病院到着前に死亡する率は依然と高く、虚血性心疾患による死亡を減らすためには、専門病院到着前の初期治療が大切である。さらに病歴が不安定狭心症を満たす場合,速やかに入院させるべきだと考えられる。重症の不安定狭心症を見落とすことのないよう,「疑わしきは重きにつけて即入院」を原則とすべきである。
救急談話会での講演 症例は誠佑記念病院より提供していただきました。